【痛風専門医が徹底解説!】「激痛の痛風」をさらに深掘り!見えないリスクと賢い付き合い方🏥✨
- その他
- リウマチ

皆さん、こんにちは!上田診療所院長の上田です。
今回は、皆さんの疑問をさらに解消できるよう、痛風の「なぜ?」や「どうすればいいの?」を、
最新の知見と具体的な数値を交えながら、さらに詳しく深掘りしていきたいと思います!
「痛風って、足が痛くなるだけじゃないの?」
その通りです!痛風は、単なる関節の痛みにとどまらず、私たちの体全体に影響を及ぼし、将来の**重大な病気の「赤信号」**となる可能性を秘めた病気なんです。
痛風の「なぜ?」をさらに深掘り!体のミステリーを徹底解明🔬

痛風は、血液中の尿酸が過剰になることで発症します。尿酸は、細胞の代謝や食べ物からエネルギーを生成する過程で生じる**「お掃除のカス(最終代謝産物)」です。
通常、尿や便として体外へ排出されますが、過剰に作られたり、うまく排出されなかったりすると、血液中に増えすぎてしまいます。
この状態を「高尿酸血症」と呼び、尿酸値が7.0mg/dL**を超えると診断されます。
そして、この過剰な尿酸が、関節の中で**「尿酸塩結晶(MSU結晶)」という、まるで小さなガラスの破片のような鋭い結晶**を形成します。
この結晶が関節に付着し、何らかのきっかけで剥がれ落ちて関節液中に放出されると、私たちの体はこれを「異物だ!」と認識し、NLRP3インフラマソームという細胞内の免疫センサーが活性化します。
このNLRP3インフラマソームが活性化すると、
**炎症を引き起こす強力なサイトカインである「IL-1β(インターロイキン-1β)」**
が大量に作られ、さらにTNF-αやIL-6、IL-8といった他の炎症性物質も放出され、
**白血球(好中球)が激しく集まることで、あの「耐えがたい激痛」と腫れ、熱感、赤みといった炎症反応が引き起こされるのです。これが、痛風発作の痛みの「最終的な引き金」**と言えるでしょう。
知ってました?尿酸値のさらに詳細な変動!
尿酸値は実は、一日の中でも変動します。一般的に、夜間から早朝にかけて高くなりやすい傾向があり、これが夜中や明け方に発作が起こりやすい理由の一つと考えられています。
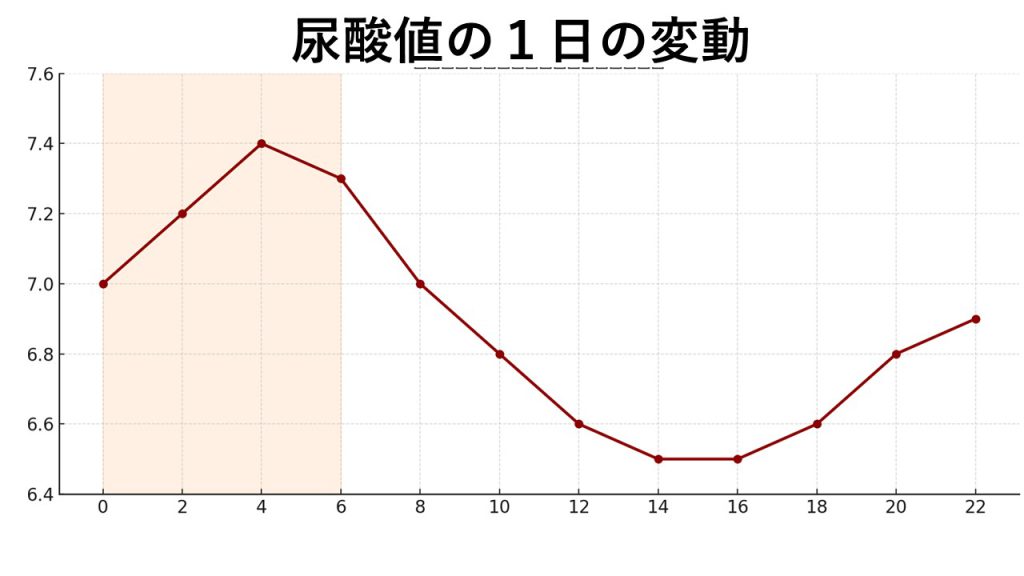
また、季節によっても変動し、日本では6月~8月に高くなる傾向があることが報告されています。
夏にビールを飲みすぎたり、レジャーで疲れたりすると発作が起きやすいと感じたことはありませんか?
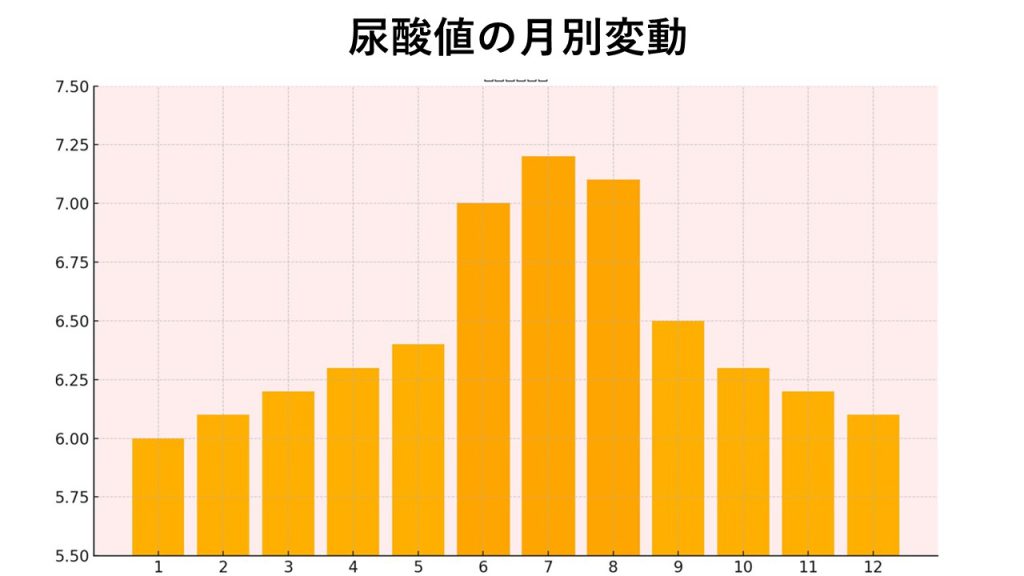
それは、尿酸値の季節変動とも深く関係しているのかもしれません。
痛風発作、どうすればいい?もっと具体的な対処法!💊
痛風発作は、多くの場合、足の親指の付け根に起こり、24時間以内に痛みのピークを迎え、その後7~10日ほどで自然に治まるのが特徴です.
発作が起きてしまったら、まずは痛みを抑えることが最優先です。
●鎮痛剤:
**NSAIDs(非ステロイド性消炎鎮痛薬)**が第一選択薬です。早期に服用することで、痛みの軽減と発作の持続期間の短縮が期待できます。
●コルヒチン:
発作が起きて12時間以内(理想的には発作の予兆を感じた時点)であれば、**コルヒチン(0.5mgを1日2回、最大1.0mg/日)**という薬が有効な場合があります。コルヒチンは炎症を直接抑えるのではなく、白血球(好中球)が尿酸塩結晶に集まるのを抑えることで、炎症の拡大を防ぐ薬です。
●冷やす:
痛む関節を冷やすこと(アイシング)も、痛みの緩和に役立ちます。

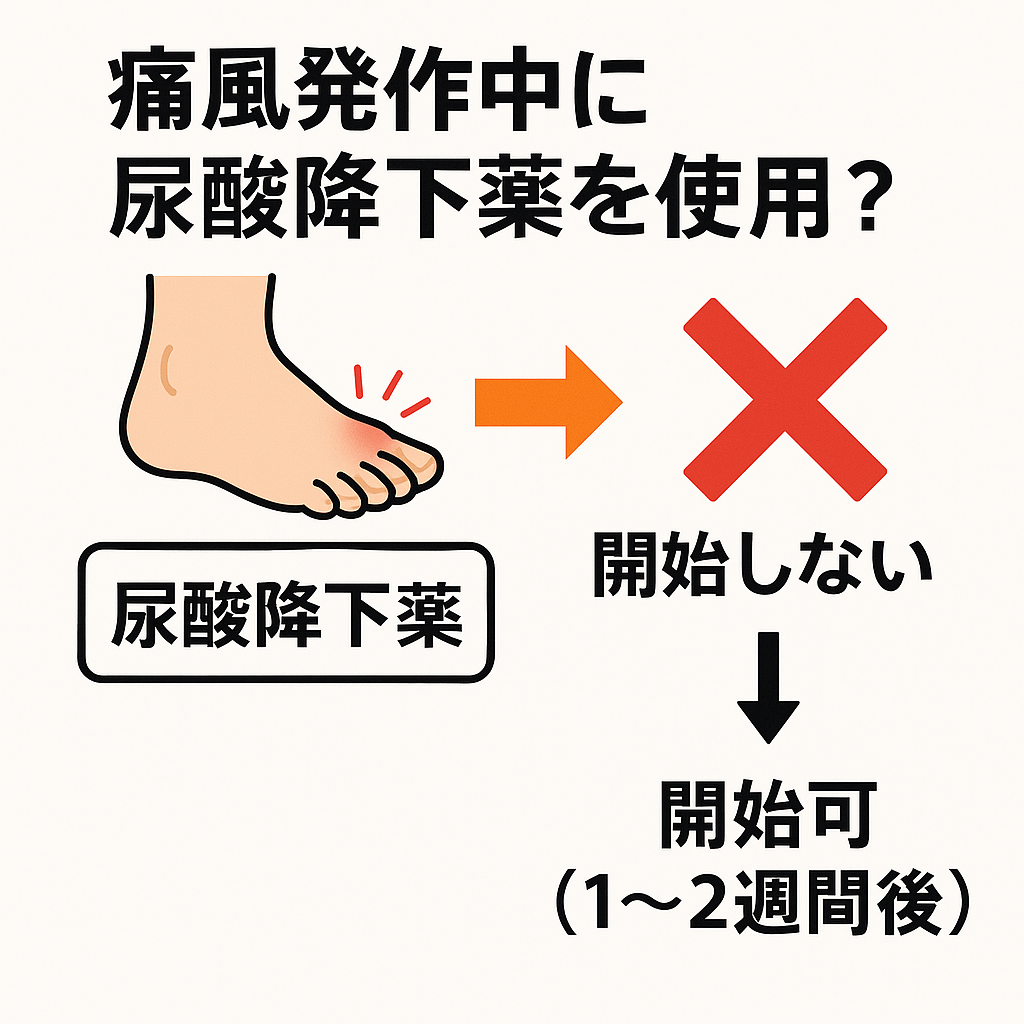
【超重要ポイント!】発作中の尿酸降下薬は絶対にNG!🙅♂️
「尿酸値が高いから痛風になったんでしょ?じゃあ、すぐに薬で下げればいいじゃない!」 そう思われる気持ちはよく分かります。
しかし、痛風発作の最中に尿酸値を急激に下げると、かえって痛風発作を悪化させたり、痛みが長引いたり、別の場所で新たな発作を誘発したりすることがあるんです!
これは、急に尿酸値が下がると、関節に沈着していた尿酸塩結晶が**不安定になり、剥がれ落ちて関節液中に放出される(クリスタルシェディング)**ためと考えられています。
この「クリスタルシェディング」が、さらなる炎症の引き金になってしまうのです。
だから、尿酸降下薬を始めるのは、発作が完全に治まってから、専門医と相談して始めるのが鉄則です。安心してください、そのタイミングは医師がしっかり見極めますのでご安心ください。
ただし、
すでに尿酸の薬を内服している状態で痛風発作を起こした場合は内服を継続してください。
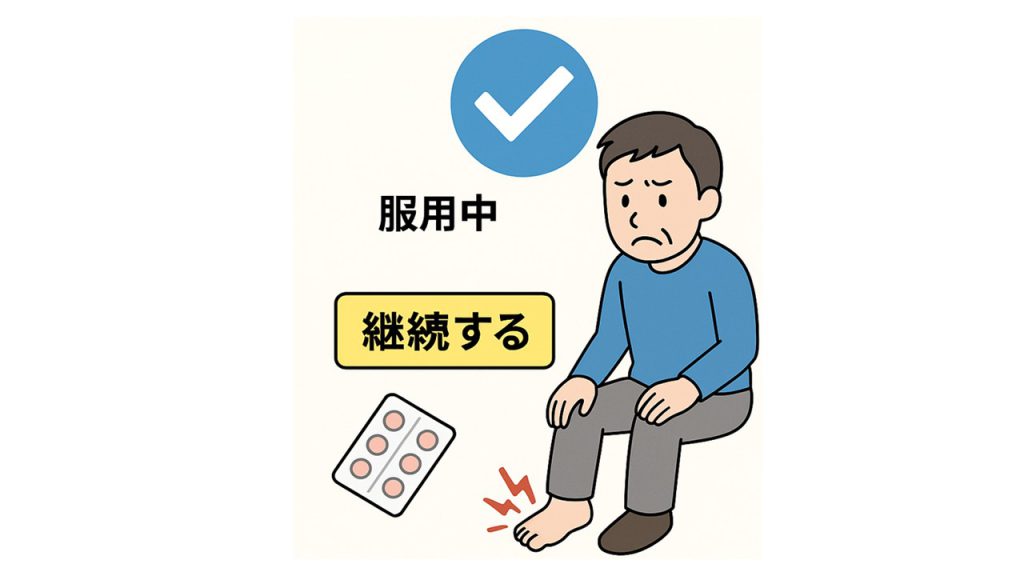
途中で中止すると、尿酸値が再上昇してしまい、関節内の尿酸結晶が再び不安定になって痛風発作が悪化・長引く恐れがあります。
痛風治療の「具体的な目標」と「賢い付き合い方」🤝

6・7・8のルール とは
血清尿酸値が7.0を超える生活習慣病がある場合は
血清尿酸値が8.0から薬物療法を考慮し、
コントロールの目標は6.0以下を目指す
というものです。
痛風治療の最も大切な目標は、血液中の尿酸値を**「6.0mg/dL未満」に維持することです。
これは、新たな痛風発作や尿酸塩結晶の形成を防ぐために重要な目標です。
もし既に痛風結節(尿酸の塊)がある方や、頻繁に発作を繰り返す方、あるいは尿酸値が特に高い(8.0mg/dL以上など)方は、さらに厳しく「5.0mg/dL未満」**を目指すこともあります。
この目標を達成することで、関節内の尿酸塩結晶を溶解させ、根本的な治療へとつながります。
この目標を達成するために、大きく分けて「生活習慣の改善」と「薬物療法」の二本柱で進めていきます。
毎日の生活習慣を見直す!今日からできる対策🍎🥛
食事や生活習慣は、尿酸値に大きく影響します。
●プリン体:
「プリン体が悪い!」とよく言われますが、大切なのは摂りすぎないことです。特に、レバー、魚卵(たらこ、あん肝)、干物、肉汁、一部の魚(イワシ、カツオなど)など、プリン体含有量が300mg/100g以上の食品は控えめにしましょう。また、鶏肉や豚肉、牛肉など、200~300mg/100gの食品も適量にとどめることが推奨されます。

●清涼飲料水:
甘い飲み物に多く含まれる**果糖(フルクトース)は、体内で尿酸を増やす原因になることが報告されています。特に、清涼飲料水に含まれる「果糖ブドウ糖液糖」**には注意が必要です。

●アルコール:
特にビールは、プリン体も多く、さらにアルコール自体が尿酸の生成を促進し、排出を妨げる作用が強いため、痛風の大敵とされています。ウイスキー、ブランデー、焼酎などは、比較的プリン体含有量が少ないですが、アルコール総量として純アルコールで1日30g以下(ビールなら500ml程度、日本酒なら1合程度)に抑えることが推奨されます。ワインは比較的影響が少ないとされています。

●水分補給:
1日2リットル以上を目安にしっかり水分を摂り、尿量を増やして尿酸の排出を促しましょう。特に、尿がアルカリ性になることで尿酸が溶けやすくなるため、アルカリ性のミネラルウォーターなどを利用するのも良いかもしれません。

●コーヒー・牛乳:
意外かもしれませんが、コーヒーは、1日4~5杯程度飲むことで尿酸値を下げる可能性が報告されています。また、**牛乳(特に低脂肪乳)**も尿酸値を下げる可能性が示唆されています。もちろん、飲みすぎは良くありませんが、上手に取り入れるのも良いかもしれません。

●運動:
有酸素運動を中心に、無理のない範囲で継続しましょう。ただし、激しすぎる無酸素運動は一時的に尿酸値を上げる可能性があるので注意が必要です。週に2~4回、30分程度の運動が推奨されます。

●体重管理:
肥満は尿酸値を上げる大きな要因です。適正体重の維持が何よりも大切です。当院では、栄養士とも連携して、無理なく続けられる体重管理のアドバイスも行っています。

必要な方には「お薬の力」を!💊
生活習慣の改善だけでは目標値に届かない場合や、発作を繰り返す方には、尿酸値を下げるお薬(尿酸降下薬)を処方します。 尿酸降下薬は、大きく2つのタイプに分けられます。
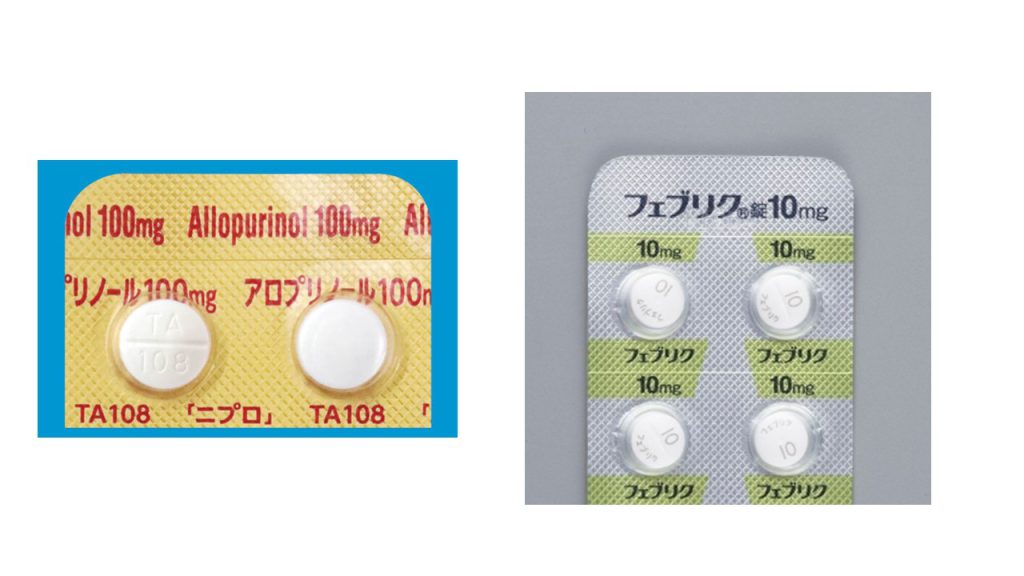
●尿酸生成抑制薬:
体内で尿酸が作られすぎるのを抑える薬です。代表的なものにアロプリノール(ザイロリックなど)やフェブキソスタット(フェブリクなど)、トピロキソスタット(トピロリック)があります。これらは、尿酸生成に関わる酵素(キサンチンオキシダーゼ)の働きを阻害します。
●尿酸排泄促進薬:
尿として尿酸を体の外へ出しやすくする薬です。ベンズブロマロンや**ドチヌラド(ユリスなど)**がこれにあたります。これらは、腎臓の尿酸トランスポーター(URAT1)の働きを調節することで、尿酸の再吸収を抑え、排出を促進します。

どちらのタイプのお薬が良いかは、患者さんの尿酸のタイプ(作られすぎているのか、排出が滞っているのか)や腎臓の状態、他の病気などを考慮して、専門医が最適なものを選択します。
【お薬を始める時も注意!】 尿酸降下薬を飲み始めると、一時的に尿酸値が急激に変動し、発作が起きやすくなることがあります。
これを**「開始時痛風発作」と呼びます。
これを防ぐために、最初の3~6ヶ月間はコルヒチンやNSAIDs**を併用することもありますのでご安心ください。
当院では、患者さんの状態を慎重に確認しながら、治療を進めていきます。
尿酸降下薬は、症状が改善しても自己判断で中断せず、長期的に継続することが非常に重要です。
痛風が引き起こす「見えないリスク」に警鐘!🚨
痛風の激しい痛みが治まると、つい安心しがちですが、高尿酸血症を放っておくと、**「見えないリスク」**が私たちの体を蝕んでいきます。
●腎臓病(痛風腎、CKD):
尿酸値が高い状態が続くと、腎臓に尿酸塩結晶が沈着したり、尿酸そのものが腎臓の細胞に直接的なダメージを与えたりすることで、腎臓の機能が低下してしまうことがあります。これを「痛風腎」と呼び、進行すると慢性腎臓病(CKD)につながります。腎臓の機能が低下すると、尿酸の排泄がさらに悪くなり、悪循環に陥ってしまいます。
●尿路結石:
尿酸が結晶化して腎臓や尿管に結石を作ることもあります。これも激しい痛みを伴います。
●心血管疾患:
高尿酸血症は、高血圧、脂質異常症、糖尿病といった生活習慣病と深く関連しています。これらの病気は、動脈硬化を進行させ、最終的には狭心症、心筋梗塞、脳卒中、心不全といった、命に関わる心血管疾患のリスクを独立して高めてしまうことが報告されています。特に、尿酸塩結晶は、動脈硬化の血管壁にも沈着し、炎症を促進することで、動脈硬化の進行を加速させる可能性も指摘されています。
つまり、痛風は単なる足の痛みではなく、**「将来の心臓や腎臓を守るための大切なサイン」**であり、全身の健康状態を示すバロメーターなのです。
まとめ:痛風は「怖くない」!一緒に乗り越えましょう!🤝
「痛風かな?」「尿酸値が高いと言われたけど、どうしたらいい?」 もし、あなたがそう思っているなら、ぜひ一度当院にご相談ください。
実は、痛風患者さんの約3人に1人は、まだ医療機関を受診していないというデータもあります。
適切な診断と治療を受けないことで、不必要な痛みや将来の重篤な合併症のリスクを抱え続けることになります。
痛風は、適切な治療と生活習慣の改善で、痛みのない快適な日常を取り戻し、将来の大きな病気から身を守ることができる病気です。
当院では、患者さん一人ひとりのライフスタイルや尿酸のタイプ(生成過剰型か排泄低下型かなど)に合わせた最適な治療計画を立て、痛風だけでなく、関連する生活習慣病も含めてトータルでサポートいたします。
「またあの激痛が来るんじゃないか…」という不安から解放され、健康で楽しい毎日を一緒に目指しましょう!

上田診療所 院長上田晃
